Chorobę najogólniej można określić jako każde odstępstwo od pełni zdrowia organizmu , przy czym zdefiniowanie stanu chorobowego jest tak samo trudne, jak sprecyzowanie stanu pełni zdrowia. Przebieg choroby dzielimy na cztery podstawowe okresy jak: okres utajenia, okres zwiastunów, okres jawny oraz okres zejścia choroby, gdzie możliwy jest powrót do zdrowia, przejście postaci ostrej w przewlekłą, wyzdrowienie ale połączone z upośledzeniem sprawności oraz ostatnia najgorsza z możliwych opcji, czyli śmierć. Odnosząc definicję choroby na grunt polskiego systemu zdrowotnego, wydaje się, iż nie ma lepszego odpowiednika, który w trafniejszy sposób mógłby opisać obecną sytuację, z jaką mamy do czynienia w polskiej ochronie zdrowia.
SOS dla chorej ochrony zdrowia
Na polską ochronę zdrowia narzekają wszyscy. Kolejne wprowadzane zmiany systemu powodują, kolejny zamęt i chaos. Bolączek systemu jest wiele, ale najkrócej można je ująć w paru słowach: bezkarność i brak odpowiedzialności lekarzy oraz brak wiarygodnego systemu weryfikacji ich kwalifikacji,brak specjalistów – w efekcie czego tworzą się m. in.: kolejki i ograniczona dostępność do świadczeń medycznych, wadliwy system finansowania i kontraktowania usług zdrowotnych, postrzeganie pacjenta jako zło konieczne generujące koszty w służbie zdrowia, wysokie ceny niektórych leków, korupcja.
-
Diagnoza polskiej ochrony zdrowia
Postawienie diagnozy dla polskiej ochrony zdrowia nie jest trudne. Opierając się chociażby na ostatnio opublikowanym 27 stycznia 2015 r. w Brukseli, rankingu EHCI (ang. Euro Health Consumer Index) za rok 2014, Polska zajęła 32 miejsce, uzyskując 511 punktów na 1000 możliwych (w roku 2013 – Polska uzyskała w rankingu 521 pkt., podczas gdy w roku 2012 było to 527 pkt.). Utrzymująca się tendencja spadkowa Polski w rankingu, wskazuje na przepaść między polskim systemem opieki zdrowotnej a pozostałą częścią zjednoczonej Europy pod względem jakości opieki zdrowotnej i jej dostępności. Wśród 37 klasyfikowanych w rankingu państw gorzej niż w Polsce jest tylko na Litwie, Serbii, Czarnogórze, Rumunii oraz Bośni i Hercegowinie. (rysunek 1)
Rysunek 1. Całkowity wynik rankingu EHCI za rok 2014
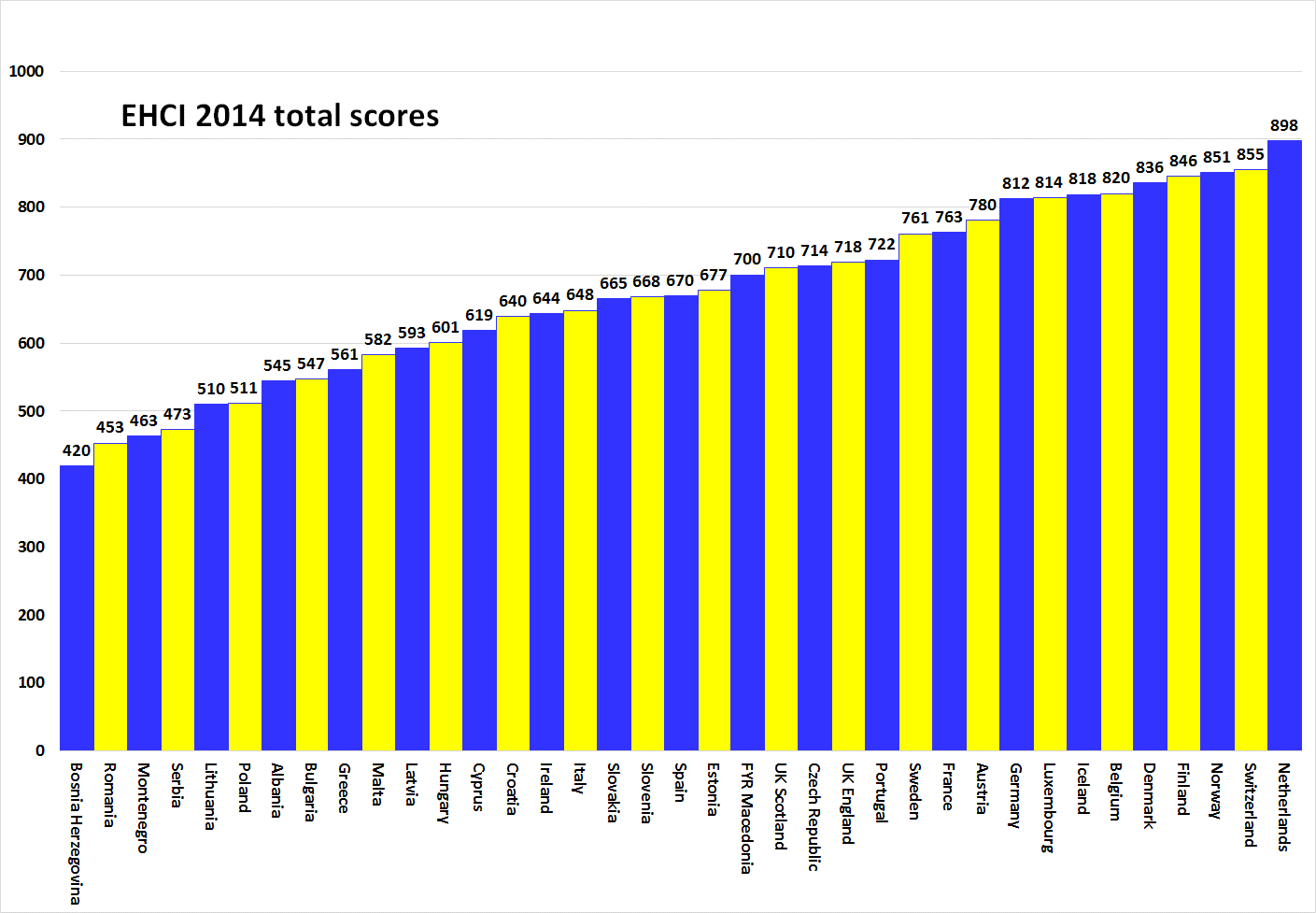
Źródło: A. Björnberg, (2015), Euro Health Consumer Index 2014 – Report, Health Consumer Powerhouse Ltd., s. 26
W rankingu brana jest pod uwagę m.in. dostępność świadczeń medycznych (czas oczekiwania na listach kolejkowych), efektywność leczenia, stosowane leki, rodzaj i forma informowania pacjentów, przestrzeganie praw pacjentów oraz profilaktyka. Doktor Arne Björnberg, przewodniczący Health Consumer Powerhouse, kierownik badań, podkreśla, iż problemy polskiej opieki zdrowotnej wydają się coraz bardziej pogłębiać pomimo wysokiego wzrostu gospodarczego. Polska nie jest w stanie utrzymać wysokiego poziomu opieki zdrowotnej. Rekomendacje EHCI dla Polski to w długim okresie: wprowadzenie opcjonalnych, komplementarnych prywatnych ubezpieczeń zdrowotnych, dających dostęp do świadczeń w sytuacjach, kiedy państwowa służba zdrowia okazuje się niewystarczająca. Polska musi niezwłocznie zająć się regulacjami w zakresie poprawy niebezpiecznie długich okresów oczekiwania na leczenie raka, zakażeń wewnątrzszpitalnych, przywrócenie sprawiedliwości rozumianej jako konieczność redystrybucji środków finansowych pomiędzy zamożnych a ubogich tak, aby ci ostatni nie byli obciążeni podwójnie chorobą i jej finansowymi konsekwencjami, likwidację anachronicznego zakazu aborcji i odbudowanie profilaktyki w leczeniu uzależnień. Silnym punktem polskiej służby zdrowia jest opieka kardiologiczna.
Europejski Konsumencki Indeks Zdrowia to ranking opracowywany na podstawie ogólnodostępnych danych statystycznych, ankiet wypełnianych przez pacjentów oraz niezależnych badań, prowadzonych przez prywatną firmę Health Consumer Powerhouse. Ranking EHCI stanowi wzorzec dla Komisji Europejskiej, która zamierza wprowadzić systematyczne oceny ochrony zdrowia w krajach członkowskich.
A zatem badanie przeprowadzono, diagnozę postawiono, powstaje pytanie co z receptą na tak poważną chorobę polskiego systemu zdrowotnego?
-
Lekarz rodzinny podstawą systemu
Zaczynając od najbliższej pacjentowi opieki medycznej, czyli instytucji lekarza rodzinnego, należy odpowiedzieć sobie na pytanie, dlaczego już od dłuższego czasu obserwuje się swego rodzaju nieprzydatność lekarza pierwszego kontaktu, który z założenia ma rozwiązywać na swoim poziomie większość problemów pacjentów. Takie działanie miało chronić zarówno opiekę specjalistyczną jak i lecznictwo szpitalne przed nadmiernym popytem na znacznie droższe usługi u specjalisty i w szpitalu. Niestety założenia teoretyczne nie sprawdziły się w praktyce, ponieważ, lekarz rodzinny niechętnie zleca kosztowne dla niego badania, a pacjent nie rzadko walczy ze swoim lekarzem o diagnostykę dla samego siebie. To z kolei stało się przyczynkiem do napływu fali pacjentów, którzy nie uzyskali należytej pomocy u lekarza rodzinnego do lekarzy specjalistów oraz szpitali, gdzie te same procedury diagnostyczne są już kosztowne.
Jednakże paradoksalnie właśnie u lekarzy specjalistów, pacjent napotyka na kolejne utrudnienia w postaci długich kolejek do lekarzy lub na badania. W omawianym przypadku mamy do czynienia z jednej strony z nadmiernym, wręcz nieograniczonym zapotrzebowaniem na usługi ambulatoryjnej opieki specjalistycznej, a z drugiej strony występuje permanentny niedobór środków finansowych przeznaczanych na te usługi. Swego rodzaju ratunkiem w tej sytuacji mogłoby być wprowadzenie niewielkich, symbolicznych opłat za usługi, co zmniejszyłoby liczbę nieuzasadnionych wizyt u lekarza i zapobiegałoby występowaniu zjawiska moral hazard.Takie wyjście z sytuacji nie zastąpi jednak podjęcia zdecydowanych działań zmierzających w kierunku ustanowienia realnego a nie pozornego i nie do końca jasno sprecyzowanego, koszyka gwarantowanych świadczeń medycznych. Pozostałe usługi (poza koszykiem) mogłyby być zabezpieczone przez ubezpieczycieli prywatnych. Podjęte działania zmierzające w kierunku usprawnienia ewidencjonowania kolejek, dokładniejszego ich sprawozdawania, są działaniami jak najbardziej potrzebnymi, ale niestety nie niwelują podstawowego źródła problemu, czyli finansowania świadczeń zdrowotnych. W tym miejscu należy także wspomnieć, iż przyjęty przez decydentów kierunek zmierzający ku przesunięciu diagnostyki ze szpitali do lecznictwa specjalistycznego jest również trafiony, od dawna zresztą jest on realizowany w krajach europejskich i nie tylko, ale czy to wystarczy? Wydaje się, iż zdecydowanie lepszym rozwiązaniem byłoby przesunięcie diagnostyki właśnie do lekarza rodzinnego, gdzie diagnostyka jest najtańsza.
-
Spirala kosztów w służbie zdrowia
Niestety rzeczywistość skrzeczy, gdyż dla szpitali, zwłaszcza w warunkach wciąż rosnących kosztów działalności, przy minimalnym wzroście przychodów z Narodowego Funduszu Zdrowia oraz wobec stałego zjawiska kolejek i braku dobrej wyceny procedur, pacjent stanowi problem, generujący dla szpitali koszty. Poprawa tej sytuacji jest możliwa do rozwiązania poprzez wprowadzenie mechanizmów, w których pieniądz idzie za pacjentem i stanowi realną korzyść w sensie ekonomicznym dla szpitala. Wspomniana zasada ,,pieniądz idzie za pacjentem’’ bez żadnej kontroli prowadzi do patologii, gdyż pacjent zawsze idzie za lekarzem, który chętnie zleca mu badania niezależnie od tego, czy jest ono w pełni uzasadnione czy też nie i równie chętnie kieruje na operację. Z kolei lekarz ,,idzie za pieniądzem’’ i w ten oto sposób nakręca się ciągła spirala kosztów: zbędnych badań, operacji, czy nadmiernie drogich leków. W praktyce wygląda to tak, że lekarz rodzinny ogranicza badania, a lekarz w oddziałach szpitalnych realizuje określone procedury, bądź wydłuża czas hospitalizacji tylko po to, aby uzyskać znaczny przychód dla szpitala. Jak temu zaradzić?
-
Brak konkurencji zabija ochronę zdrowia
Problemy polskiej ochrony zdrowia mają swoje źródło także w innych czynnikach. Zbyt niski poziom, a raczej brak konkurencji między placówkami medycznymi, w tym brak mechanizmu inicjującego konkurencję między podmiotami publicznymi i prywatnymi, zbyt duża ilość szpitali w niektórych regionach, gdzie pełnią one role raczej społeczną jako jedyny pracodawca, dublowanie świadczeń w tych szpitalach, które funkcjonują blisko siebie, nieefektywne zarządzanie, to wszystko staje się przyczyną niskiej jakości usług zdrowotnych. W tym zakresie regulacje rządowe powinny zmierzać ku wprowadzeniu do polskiego systemu zdrowotnego mechanizmów inicjujących wzrost konkurencji, co przyczyni się do efektywności gospodarczej oraz jakości świadczonych usług, a także redukcji zadłużenia wielu polskich szpitali. Z perspektywy pacjenta lepiej leczyć się w dobrze zarządzanym, niezadłużonym i przyjaznym mu szpitalu. Konieczne jest zatem wprowadzenie realnych mechanizmów premiujących jakość w ochronie zdrowia i ciągły rozwój standardów opieki, co jest niestety obecnie prawie że niemożliwe w sytuacji gdy wiele placówek leczniczych boryka się z problemami finansowymi. Zarządzający szpitalami, w obecnie panujących warunkach działającego rynku medycznego nie będzie dążył z własnej woli do poprawy jakości usług – podczas gdy pacjent najbardziej jest zainteresowany właśnie jakością usług.
Warto zastosować w praktyce zalecenia, jakie rekomendował już w 1986 roku, Paul J. Feldstein z Uniwersytetu w Michigan, który opowiadał się za wprowadzeniem na rynek medyczny konkurencji, i wskazywał zarówno na pozytywne jak i negatywne konsekwencję tych działań dla społeczeństwa i szpitali. Po stronie pozytywów udowadniał, iż społeczeństwo ma większy wybór podmiotów leczniczych, ma dostęp do dużo większej ilości oferowanych na rynku innowacyjnych metod leczenia. Ponadto, co jest niezmiernie ważne, podmioty lecznicze będą oferować opiekę coraz bardziej dostosowaną do preferencji pacjentów. W zakresie kontroli kosztów w ochronie zdrowia wśród ubezpieczycieli wskazywał na wprowadzenie premii dla placówek medycznych, w których nastąpiło zwiększenie efektywności w zakresie świadczenia usług medycznych. Szpitale muszą być efektywne, jeśli mają uzyskać konkurencyjną cenę za świadczenia medyczne od ubezpieczyciela. Idąc dalej konkurencja inicjuje zwiększoną kontrolę zarządczą. Szpitale rozwijają sieci komputerowe i informatyzację w celu lepszej kontroli działalności poszczególnych komórek organizacyjnych szpitala. Konkurencja wpływa na poprawę jakości, chociaż nie jest to łatwe do udokumentowania i pomiaru, poprzez zastosowanie systemów monitorowania kosztów i innych aspektów działalności szpitala. Szpitale, które świadczą usługi złej jakości staną się lepiej wykrywalne, co może kosztować je, np. utratę kontraktu, albo obniżkę ceny. Autor dostrzega też negatywne konsekwencje konkurencji rynkowej. Wskazuje na fakt, iż w zakresie wysokości składki ubezpieczeniowej może dojść do pojawienia się nadużyć, gdyż wiele dużych ubezpieczycieli będzie starać się obniżyć swoje stawki ubezpieczenia za wszelką cenę. W ramach Medicare – Diagnosis Realted Group, szpitale otrzymują taką samą cenę, niezależnie od tego, ile wykonały usług, co ma aktualnie miejsce również w Polsce. Najpoważniejsze negatywne konsekwencje konkurencji występują w odniesieniu do osób niezamożnych, nie posiadających ubezpieczenia. Stąd duża rola rządu poszczególnych państw, w regulacji tego problemu, gdyż konkurencja nie jest w stanie samodzielnie rozwiązać tego problemu.
Uważna obserwacja efektów już wprowadzonych zmian w systemie powinna dostarczyć argumentów, jak w umiejętny sposób posługiwać się bodźcami rynkowymi, by polepszyć opiekę zdrowotną nad każdym pacjentem. Nikt dziś tak naprawdę nie wie, ilu chorych mogłoby uniknąć leczenia szpitalnego, gdyby pieniądze krążące w systemie wydawano rozsądniej. Spór oto czy w ochronie zdrowia ma być więcej rynku czy więcej interwencji państwa do niczego nie prowadzi, gdyż konkurencja i interwencjonizm państwa powinny iść ze sobą w parze. Opieka zdrowotna nie jest typową dziedziną gospodarki, jej celem jest zdrowie społeczeństwa, a nie wzrastająca liczba badań i sztuczne mnożenie liczby chorych. Jeśli tego nie zmienimy, będziemy świadkami takiej ewolucji systemu w którym będzie wieczny chaos i frustracja pacjentów.
Wprowadzenie konkurencji do systemu zdrowotnego, opartej na powyższych zasadach, doprowadzi do rozwoju szpitali, rozładowania kolejek. Wówczas pacjent będzie dla szpitala nie problemem a pożądanym klientem, o którego szpitale rozpoczną walkę.
-
Kontrola jest niezbędna
Dzisiejsza ochrona zdrowia w Polsce funkcjonuje przy braku sensownego nadzoru i mechanizmów kontroli. Posiadane przez szpital akredytacje ministerialne czy też certyfikaty ISO w obecnej chwili, są ważne dla szpitali tylko w momencie kontraktowania świadczeń, natomiast w większości przypadków realizacja ich założeń na co dzień jest spychana na drugi plan, gdyż nie jest to opłacalne dla kierujących szpitalem na czym traci głównie pacjent. Wprowadzenie systemu informatycznego poprawi zapewne transparentność zjawisk w systemie ochrony zdrowia, da szansę na kontrolę, ujawni i wyeliminuje wiele mechanizmów nadużyć, jak ma to miejsce w wielu krajach zachodnich. Dodatkowo przyczyni się do tego, że będą istniały rzetelne dane epidemiologiczne, dane dotyczące kosztów terapii na różnych poziomach systemu i w różnych obszarach terapeutycznych. Mając takie narzędzie w ręku, dopiero wówczas będzie możliwe efektywne zarządzanie polską służbą zdrowia, która w obecnych warunkach braku danych lub braku dostępu do danych sprawia, iż proces decyzyjny opiera się w dużym zakresie na intuicji.
Przed reformą opieki zdrowotnej w 1999 r. polski system ochrony zdrowia był finansowany bezpośrednio przez budżet państwa.Wejście w życie w 1999 r. ustawy o powszechnym ubezpieczeniu zdrowotnym z dnia 6 lutego1997 r.doprowadziło do odejścia od budżetowego finansowania,co w decydujący sposób przesądziło o sposobie finansowania usług zdrowotnych w Polsce. Ustawą z dnia 23 stycznia2003 r.o powszechnym ubezpieczeniu w Narodowym Funduszu Zdrowia, wprowadzono jednego publicznego płatnika, czyli Narodowy Fundusz Zdrowia. Kolejna zmiana polegała na przekształceniu szpitali w spółki prawa handlowego.Nowa ustawa nałożyła drastyczny rygor ekonomiczny, zgodnie z którym szpitale, które zakończą dany rok swej działalności ujemnym wynikiem finansowym, będą uzależnione, co do dalszego funkcjonowania od decyzji swojego samorządu, który albo pokryje stratę, albo przekształci szpital w spółkę lub zlikwiduje go zupełnie. Działania te jednak nie przyniosły oczekiwanych zmian w polskiej ochronie zdrowia.
-
Podstawowe kierunki zmian
A zatem powstaje pytanie w którym kierunku, powinny iść dalsze zmiany polskiego systemu zdrowotnego? Jedynym sensownym ratunkiem dla chorej polskiej ochrony zdrowia jest wprowadzenie do niej konkurencji. Błędem było to, iż właściwie od początku prowadzonych reform polskiego systemu zdrowotnego nie odpowiedziano sobie na proste pytanie – Jaka powinna być konkurencja w polskiej służbie zdrowia?. Efektem braku jednoznacznego zdefiniowania pojęcia konkurencji w ochronie zdrowia, są obecnie wszystkie problemy, z którymi borykamy się od momentu przemian jakie rozpoczęły się w Polsce. Cały czas czekamy na odpowiedź, jaka powinna być, czy i w ogóle powinna być jakaś konkurencja na polskim rynku zdrowotnym, a jeśli tak to na jakim poziomie -– krajowym, wojewódzkim czy może powiatowym. Nie ma odpowiedzi na to, jaki powinien być wzorcowy model konkurencji w Polsce. Wskazówką do udzielenia odpowiedzi na zadane pytanie jest dążenie do zniwelowania następujących ułomności trawiących obecny system opieki zdrowotnej w Polsce:
- w istocie szpitale w większości posiadają obecnie jednego pacjenta – finansowanego ze środków NFZ, a więc należy dążyć aby umożliwić leczenie chorych finansowanych także ze środków prywatnych oraz dopuścić na rynek więcej niż jednego płatnika.
- obecnie szpitale większą wagę przywiązują do konkurowania o to by być najlepiej ocenianym przez płatnika (NFZ), następuje typowa walka o kontrakt na świadczenia zdrowotne, a nie o pacjenta, pacjenci są traktowani w chwili obecnej jako pewnego rodzaju zło konieczne,
- z powodów opisanych powyżej rośnie biurokracja, nie liczy się opinia pacjentów, tylko skuteczność biurokratyczna,
- występowanie zjawiska moral hazard w polskim systemie zdrowotnym, czyli nieponoszenia konsekwencji swoich działań, zarówno przez instytucje jak i samych ubezpieczonych, co prowadzi do zachowań mniej ostrożnych, niż miałoby to miejsce w przypadku ponoszenia pełnych skutków za podjęte decyzje,
- dążenie do coraz niższych standardów świadczenia usług (prymat procedur nad zdrowym rozsądkiem), oraz
- ucieczka przed antycypowanym ryzykiem, zwłaszcza kadry zarządzającej.
Zniwelowanie wskazanych powyżej działań i zachowań z jakimi mamy obecnie do czynienia w ochronie zdrowia, zapewni możliwość rozwoju polskich szpitali, poprzez wykorzystanie mechanizmów konkurencji.
-
Jak wdrożyć konkurencję
Każdy kraj prowadzi własną politykę w zakresie ochrony zdrowia nastawioną na bardziej lub mniej konkurencyjny rynek usług szpitalnych. Nie ma jednak jednolitej recepty co do wzorcowego konkurencyjnego modelu ochrony zdrowia. Pewne rekomendacje wynikają z badań przeprowadzonych w roku 2004, przez Karen Eggleston i Winnie Yip, których celem było opracowanie konkurencyjnego modelu działalności szpitala i personelu lekarskiego działającego przy ustalonych cenach urzędowych (regulowanych) usług medycznych. Zarekomendowano, aby zmierzać w kierunku mieszanej publicznej lub prywatnej płatności za usługi medyczne i rozszerzonego ubezpieczenia zdrowotnego o charakterze publicznym i prywatnym. Jest to najbardziej obiecujące postępowanie w dążeniu do zapewnienia poprawy w zakresie dostępności do opieki, jakości usług, oraz zapewnienia równowagi w zakresie kontroli kosztów i poprawy jakości w ochronie zdrowia.
Konkurencja na rynku polskich placówek medycznych, doprowadzi do ograniczenia marnotrawstwa i umożliwi tym placówkom sprostanie najważniejszym wyzwaniom współczesnego rynku zdrowotnego. Warunkiem koniecznym, aby mechanizm konkurencji w polskich szpitalach zadziałał, jest wprowadzenie zmian na trzech podstawowych poziomach, tj. regulacje rządowe, które będą stanowić swego rodzaju otwarcie dla wprowadzenia konkurencji, konkurencja pomiędzy ubezpieczycielami zdrowotnymi zarówno publicznymi, jak i prywatnymi, konkurencja pomiędzy szpitalami zarówno publicznymi, jak i prywatnymi. Taki nowy model konkurencji, wymusi realizację kolejnych zmian, które są niezmiernie istotne do tego, aby konkurencja polskich szpitali stała się faktem. Regulacje rządowe muszą być realizowane w połączeniu z informacją i monitorowaniem rynku, gdyż rolą państwa, będzie dbanie o to, by prywatni uczestnicy rynku nie wyciągali z systemu najbardziej atrakcyjnych ubezpieczonych, pozostawiając tych pacjentów, którzy są bardzo kosztochłonni dla szpitali. Do konkurencji muszą przygotować się szpitale, i przyzwyczaić się do tego, że będą kontraktować świadczenia nie z jednym płatnikiem, lecz z wieloma podmiotami. Trzeba też wyedukować pacjentów, którzy muszą dostrzegać i silnie odczuwać pozytywne efekty z faktu, że mają wybór zarówno ubezpieczyciela, jak i szpitala.
Należy podkreślić, iż implementacja przedstawionych rozwiązań z całą pewnością nie wzbudzi entuzjazmu polityków, ponieważ jak pokazuje doświadczenie boją się oni podejmowania trudnych decyzji, a rozwiązania przedstawione powyżej, wymagają niemałej odwagi. Widać to wyraźnie podczas proponowania wprowadzenia w życie chociażby stosunkowo niewielkich reform systemu zdrowotnego np. w postaci zainicjowania symbolicznych opłat za usługi medyczne, co natychmiast budzi mocny sprzeciw dużej części społeczeństwa. Z kolei prywatyzacja czy komercjalizacja szpitali staje się sztandarowym hasłem różnicującym ze sobą partie polityczne. Wdrażanie zmian systemowych, zwłaszcza w tak trudnym i delikatnym w swej naturze obszarze jakim jest ochrona zdrowia, wymaga dbałości wszystkich obywateli o dobro wspólne i interes kraju w długim okresie czasu. Taka postawa wymaga zarazem siły przeciwstawienia się klasy politycznej ogromnym naciskom i wpływom różnych grup, przeciwnym reformom. Od momentu przemian polskiego życia społecznego i gospodarczego, udało się zreformować wiele dziedzin, jednakże ochrona zdrowia jak trwały mur tym reformom się przeciwstawia. Pytanie jak długo jeszcze polska ochrona zdrowia będzie w stanie wytrzymać fazę ostrej choroby, czy obecny stan nie jest już stanem ostatnim z możliwych i zarazem najgorszym w przebiegu choroby, czyli agonią…
Słowa kluczowe:
ochrona zdrowiaUzyskaj nieograniczony dostęp do SerwisZOZ.pl
- Aktualne informacje o zmianach prawnych
- Indywidualne konsultacje e-mail z ekspertem (odpowiedź w 48 h)
- Bazę 3500 porad ekspertów, gotowych wzory dokumentów i procedur











 /WiedzaiPraktyka
/WiedzaiPraktyka /wip
/wip